 고프로락틴혈증
(Hyperprolactinemia)은 뇌하수체 전엽의 프로락틴(prolactin) 분비가 과도하게 증가하여 혈중 프로락틴(prolactin) 농도가 비정상적으로 상승한 상태를 말한다.
프로락틴은 뇌하수체 전엽(lactotroph cell)에서 분비되는 호르몬으로,
주요 기능은 유즙 분비(유방 발달 및 수유 촉진)이지만
생식 기능 조절에도 영향을 미친다.
고프로락틴혈증
(Hyperprolactinemia)은 뇌하수체 전엽의 프로락틴(prolactin) 분비가 과도하게 증가하여 혈중 프로락틴(prolactin) 농도가 비정상적으로 상승한 상태를 말한다.
프로락틴은 뇌하수체 전엽(lactotroph cell)에서 분비되는 호르몬으로,
주요 기능은 유즙 분비(유방 발달 및 수유 촉진)이지만
생식 기능 조절에도 영향을 미친다.고프로락틴혈증은 원인에 따라 약물 유발, 프로락틴분비선종, 갑상선기능저하증, 스트레스, 수면 부족, 비만, 다낭성난소증후군(PCOS) 등과 연관될 수 있다.
| Hyperprolactinemia |
|---|
|
(1) 생리적 요인 • 임신, 수유 • 수면 • 스트레스 • 성관계 후 • 격렬한 운동 |
|
(2) 약물성 원인 ⚙️ 도파민 억제 약물이 가장 흔한 원인 중 하나(도파민은 프로락틴 분비를 억제하므로, 억제되면 프로락틴 상승). • 항정신병약: haloperidol, risperidone, chlorpromazine. • 항우울제: tricyclics, SSRIs 일부(예: escitalopram or sertraline). • 항고혈압제: verapamil, methyldopa. • 위장약: metoclopramide, domperidone. • 기타 estrogen, opioids. |
|
(3) 병적 원인 • 뇌하수체 종양 프로락틴 분비 선종 (prolactinoma) • 시상하부 질환 도파민 경로 차단 • 갑상선 기능저하증 TRH 증가 → 프로락틴 분비 촉진 • 만성 신부전 프로락틴 배설 감소 • 간경변증 대사 저하 |
|
(4) 임상 증상 ⚙️ 여성 • 월경 불순, 무월경 • 불임 • 유즙 분비(유즙분비증, galactorrhea) • 성욕 저하 ⚙️ 남성 • 성욕 감소 • 발기부전 • 불임 • 드물게 유방비대 ⚙️ 공통 (종양 크기에 따라) - 두통, 시야 장애(특히 마크로프로락틴종) |
|
(5) 진단 ⚙️ 혈청 프로락틴 측정 - 혈중 프로락틴 수치 측정(정상 범위: 여성 5-25 ng/mL, 임신 중: 80–400ng/mL(생리적 상승), 남성 5-15 ng/mL). - 단일 수치가 아닌 반복 검사로 확인(2회 이상 상승 확인). - 오전 공복, 안정된 상태에서 측정.- ⚙️ 2차 원인 배제 - TSH(Thyrotropin-Releasing Hormone, 갑상선자극호르몬 분비호르몬)검사 (갑상선기능저하증 여부). - 신장·간 기능 검사. - 약물 병력 확인. ⚙️ 뇌하수체 MRI 또는 CT - 프로락틴종이나 기타 뇌하수체 병변 확인. |
|
(6) 치료 • 약물 유발 원인: 약물 중단 또는 대체 • 프로락티노마: 도파민 작용제(dopamine agonist): bromocriptine, cabergoline • 갑상선기능저하증: Levothyroxine 투여 • 대형 종양 또는 약물 반응 없음: 수술 (transsphenoidal surgery) 고려 |
|
(7) 치료 약물 ⚙️ Cabergoline • 도파민 D2 작용제, 반감기 김(1주 1~2회 복용), 내약성 우수 ⚙️ Bromocriptine • 도파민 D2 수용체 작용제, 고전적, 임신 시 비교적 안전. • 하루 1-2회 투여, 부작용(메스꺼움, 어지럼증)이 더 흔함. |
|
(8) 요약 ⚙️ 도파민 ↓ → 프로락틴 ↑ ⚙️ TRH ↑ (갑상선기능저하증) → 프로락틴 ↑ ⚙️ Cabergoline = 1차 선택약 ⚙️ 고프로락틴혈증 → 무월경 + 유즙분비 + 불임 |
|
(9) 합병증 ⚙️ 치료하지 않을 경우: - 불임, 골다공증(낮은 에스트로겐/테스토스테론으로 인해). - 마크로프로락틴종의 경우 시신경 압박으로 영구적 시야 손실. ⚙️ 도파민 작용제의 장기 사용: - 드물게 심장 판막 섬유증(특히 고용량 카베르골린 또는 브로모크립틴). |
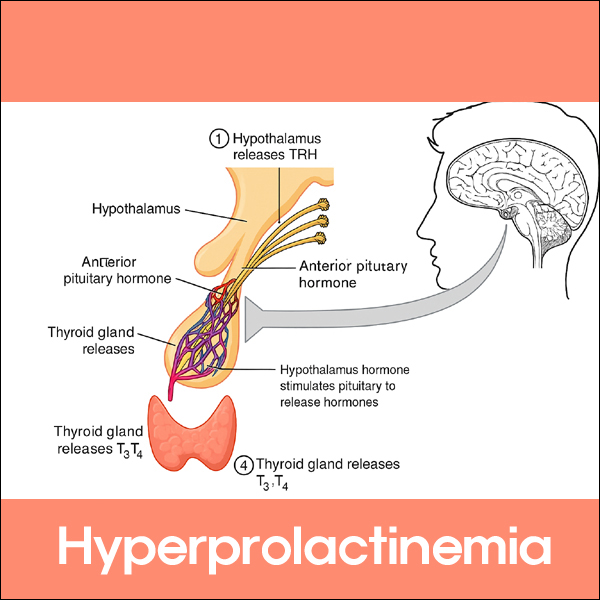
TRH (Thyrotropin-Releasing Hormone, 갑상선자극호르몬 분비호르몬)은 시상하부(hypothalamus)에서 분비되는 3개의 아미노산으로 구성된 펩타이드(글루탐산–히스티딘–프롤린 구조) 호르몬으로, 뇌하수체 전엽 TSH (Thyroid-Stimulating Hormone, 갑상선자극호르몬) 분비 촉진과 함께 뇌하수체 전엽 Prolactin(프로락틴) 분비도 동시에 촉진한다. 즉, TRH는 원래 TSH 분비를 자극하는 호르몬이지만, 부수적으로 프로락틴 분비도 증가시킨다.
TRH와 고프로락틴혈증의 관계에서, 정상적으로는
1. 시상하부 → TRH → 뇌하수체 전엽 → TSH ↑ → 갑상선 → T3/T4 ↑ 2. T3/T4가 충분해지면 음성되먹임(negative feedback)으로 TRH, TSH 분비 ↓
그러나, 갑상선기능저하증 (Hypothyroidism)에서는
1. T3/T4 ↓ → 시상하부가 TRH 분비 증가
2. TRH ↑ →
① → TSH ↑ (갑상선 자극)
② → Prolactin ↑ (부수적 효과)
따라서 갑상선기능저하증에서는 프로락틴도 함께 증가할 수 있으며, 이는 고프로락틴혈증의 흔한 내분비적 원인 중 하나이다. 반대로, 갑상선기능항진증에서는 TSH와 Prolactin의 감소를 나타내며, TSH, T3, T4, Prolactin 동시 측정으로 원인을 감별할 수 있다.
카베르골린 (Cabergoline)은 뇌하수체에서 분비되는 프로락틴(Prolactin) 수치가 높은 상태를 치료하는 데 주로 사용되는 도파민 수용체 작용제(Dopamine Agonist) 약물이다.
카베르골린은 고프로락틴혈증(Hyperprolactinemia)의 높은 프로락틴으로 인한 월경 불규칙, 불임, 유즙 분비(갈락토리아), 남성의 낮은 테스토스테론 등의 치료, 프로락틴종(Prolactinoma)에서 프로락틴을 분비하는 양성 뇌하수체 종양의 크기 감소 목적으로 투여하며, 드물게 파킨슨병에 고용량으로 사용하기도 한다.
또한, 출산 후 유즙 억제나 하지불안증후군(Restless Leg Syndrome) 치료에 사용되기도 한다.
브로모크립틴 은 도파민 수용체 작용제(Dopamine Agonist)로, 뇌하수체에서 프로락틴 분비를 억제하고 도파민 D2 수용체를 자극하여 다양한 상태를 치료한다. 반감기가 약 2~8시간으로, 주로 경구 투여한다.
| Bromocriptine |
|---|
|
1. 용도 ⚙️ 승인된 적응증: • 고프로락틴혈증(Hyperprolactinemia): 프로락틴종 또는 기타 원인으로 인한 높은 프로락틴 수치 치료(예: 무월경, 유즙 분비, 불임). • 파킨슨병: 도파민 부족으로 인한 운동 증상(경직, 떨림) 완화. • 말단비대증(Acromegaly): 성장호르몬 과다 분비 억제. • 제2형 당뇨병: 특정 제형(속효성 브로모크립틴, Cycloset)으로 혈당 조절 보조. ⚙️ 비공식적 용도: • 하지불안증후군(Restless Leg Syndrome). • 신경섬유종증 관련 증상 완화(드물게). |
|
2. 투여 방법 ⚙️ 형태: 경구 정제, 캡슐(일반 브로모크립틴 또는 Cycloset). ⚙️ 용량:고프로락틴혈증: 하루 1.252.5mg에서 시작, 최대 10mg까지 점진적 증량, 하루 12회 투여. ⚙️ 파킨슨병: 2.5~40mg/일, 분할 투여. ⚙️ 당뇨병(Cycloset): 0.8~4.8mg, 아침에 단일 투여. ⚙️ 음식과 함께 복용 시 위장 부작용 감소. |
|
3. 작용 기전 • 뇌하수체에서 도파민 D2 수용체를 자극하여 프로락틴 분비 억제. • 파킨슨병에서는 흑질-선조체 경로에서 도파민 작용을 모방. • 당뇨병에서는 시상하부 도파민 활성을 조절하여 인슐린 감수성 개선. |
|
4. ⚠️ 부작용 ⚙️ 흔한 부작용: • 메스꺼움, 구토. • 두통, 어지럼증. • 피로, 졸림. • 체위성 저혈압(특히 초기 투여 시). ⚙️ 심각한 부작용(드물게): • 심장 판막 섬유증(장기 고용량 사용 시). • 섬유증(폐, 심낭, 후복막). • 정신증, 환각, 충동 조절 장애(예: 도박, 과다 섭취). • 심혈관 사건(고혈압, 심근경색, 드물게). |
|
5. 🚫 금기사항 • 조절되지 않는 고혈압. • 심장 판막 질환 또는 섬유증 병력. • 도파민 길항제(예: 항정신병 약물)와 병용 시 효과 감소. • 임신 중 고혈압 장애(자간전증, 자간증). |
|
6. ⚠️ 주의사항 ⚙️ 모니터링: • 장기 사용 시 심초음파로 심장 판막 상태 확인. • 프로락틴 수치 및 종양 크기(MRI) 정기 평가(프로락틴종 환자). • 혈압 및 정신과적 증상 모니터링. ⚙️ 약물 상호작용: • 도파민 길항제(예: 리스페리돈)와 병용 시 효과 저하. • CYP3A4 억제제(예: 에리트로마이신)와 함께 사용 시 브로모크립틴 농도 증가. ⚙️ 임신: 고프로락틴혈증 치료 시 안전성이 입증됨, 하지만 임신 확인 후 중단 권장. ⚙️ 간/신부전: 용량 조절 필요. |
|
7. ⚠️ 약점 및 고려사항 • 카베르골린에 비해 투약 빈도가 높아(하루 1~2회) 환자 순응도가 낮을 수 있음. • 부작용(특히 위장 및 저혈압)으로 인해 초기 내약성이 떨어질 수 있음. • 장기 고용량 사용 시 심각한 섬유증 위험이 있으므로 정기 모니터링 필수. |
|
8. 예후 • 고프로락틴혈증 환자의 약 80~90%에서 프로락틴 수치 정상화 및 증상 개선. • 파킨슨병 및 말단비대증에서도 증상 완화 효과 있음. • 당뇨병 관리에서는 보조적 역할. |
약물 치료로 대부분 환자의 프로락틴 수치가 정상화되고 증상이 호전되며, 프로락틴종은 종종 약물로 크기가 감소하며, 일부는 완전 소실된다. 정기적인 모니터링(혈액 검사, MRI, 심초음파)이 필요하다.
SSRI [플루옥세틴(Prozac), 서트랄린(Zoloft), 에스시탈로프람(Lexapro), 파록세틴(Paxil) 등]는 드물게 프로락틴 수치를 약간 증가시킬 수 있다. 이는 세로토닌이 뇌하수체에서 프로락틴 분비를 자극할 수 있기 때문이다. 그러나 SSRI로 인한 고프로락틴혈증은 항정신병 약물(예: 리스페리돈)만큼 심하지 않다. SSRI는 도파민 수용체에 직접적인 영향을 미치지 않지만, 세로토닌-도파민 경로의 간접적 상호작용 가능성이 있다. 브로모크립틴 또는 카베르골린(도파민 작용제)과 SSRI 병용 시, 도파민과 세로토닌 시스템의 균형 변화로 인해 드물게 부작용(예: 불안, 초조, 또는 드물게 세로토닌 증후군)이 나타날 수 있다. 도파민 길항제(예: 항정신병 약물)와의 상호작용이 주요 문제이며, SSRI와의 명확한 금기는 없지만 주의가 필요하다. SSRI와 카베르골린/브로모크립틴 병용 시, 프로락틴 수치 및 임상 증상(예: 유즙 분비, 성기능 장애) 모니터링이 권장되며, 약물 상호작용 가능성 때문에 병용 처방 시 주의가 필요하며 SSRI 시작 또는 중단 시 점진적 용량 조절로 부작용을 최소화하여야 한다.
SSRI는 고프로락틴혈증을 직접 유발하는 경우는 드물지만, 세로토닌 증가로 프로락틴 수치에 약간 영향을 줄 수 있다. 카베르골린이나 브로모크립틴과 병용 시 상호작용은 제한적이지만, 신경전달물질 시스템의 복잡한 상호작용으로 인해 주의 깊은 모니터링이 필요하다. 고프로락틴혈증 치료 중 SSRI 사용이 필요한 경우, 카베르골린이 브로모크립틴보다 부작용이 적고 투약 편의성이 높아 선호될 수 있다.
Jonathan Webster 등과 Cabergoline Comparative Study Group이 수행한 카베르골린(Cabergoline)과 브로모크립틴(Bromocriptine)의 고프로락틴혈증성 무월경 치료 비교 연구에서, 카베르골린은 브로모크립틴에 비해 고프로락틴혈증성 무월경 치료에서 더 높은 효능(프로락틴 정상화, 월경 회복, 종양 크기 감소)을 보이며, 부작용이 적고 내약성이 우수한 것으로 나타났다. 또한, 주 2회 투여로 인해 환자 순응도가 더 높아, 고프로락틴혈증 치료에서 선호될 수 있다.
|
카베르골린과 브로모크립틴의 비교 연구 (Engl J Med, 1994년) |
|---|
|
1. 치료: 🔹 카베르골린: 주 2회 0.5~1.0mg 경구 투여. 🔹 브로모크립틴: 하루 2회 2.5~5.0mg 경구 투여. 🔹 치료 기간: 24주. |
|
2. 효능: 🔹 프로락틴 수치 정상화: - 카베르골린: 83%의 환자에서 프로락틴 수치가 정상화. - 브로모크립틴: 59%의 환자에서 정상화. - 카베르골린이 통계적으로 유의미하게 더 효과적(p<0.001). 🔹 월경 회복: - 카베르골린: 72%의 여성 환자에서 정상 월경 회복. - 브로모크립틴: 52%에서 회복. - 카베르골린이 월경 회복률에서 우수(p<0.001). 🔹 종양 크기 감소 (프로락틴종 환자): - 카베르골린은 뇌하수체 종양 크기를 더 효과적으로 감소시킴(특히 마크로프로락틴종에서). |
|
3. 내약성 및 부작용: 🔹 부작용 발생률: - 카베르골린: 68%의 환자에서 부작용 보고. - 브로모크립틴: 78%에서 부작용 보고. - 카베르골린이 부작용 발생률이 낮고, 중증도가 약함. 🔹 주요 부작용:두 약물 모두 메스꺼움, 두통, 어지럼증이 흔했으나, 카베르골린에서 빈도와 강도가 낮음. - 저혈압(체위성 저혈압)은 카베르골린에서 더 드물게 나타남. 🔹 중단율: - 카베르골린: 부작용으로 인한 치료 중단 3%. - 브로모크립틴: 12%로, 카베르골린이 더 높은 내약성을 보임. |
|
4. 투약 편의성: 🔹 카베르골린은 주 2회 투여로 복용 빈도가 낮아 환자 순응도가 높음. - 생성된 유즙분비의 억제에는 12시간마다 카베르골린 0.25mg씩 2일간(총 1mg) 복용. 🔹 브로모크립틴은 하루 2회 투여로 복용 부담이 더 큼. |
|
5. 카베르골린 부작용: ⚠️ 흔한 부작용: 메스꺼움, 구토, 두통, 어지럼증, 피로 또는 졸림 ⚠️ 심각한 부작용(드물게): 장기 고용량 사용 시 심장 판막 문제, 저혈압, 정신과적 영향(충동 조절 장애, 예: 도박 중독), 섬유증(폐나 심장 조직의 흉터 형성) |
한편, 리튬 (Lithium) 치료가 남성 양극성 장애 환자의 프로락틴(Prolactin, PRL) 수치에 미치는 단기 및 장기 효과를 조사한 연구에서 단기 리튬 치료(6개월 미만) 시 프로락틴 수치가 대조군에 비해 증가하였으며, 평균 프로락틴 수치가 환자 그룹에서 유의미하게 높게 나타났다. 이는 리튬의 초기 도파민-세로토닌 상호작용으로 인한 프로락틴 분비 촉진으로 해석된다.
반면에, 장기 리튬 치료(6개월 이상)에서프로락틴 수치가 대조군에 비해 감소하였고, 평균 프로락틴 수치가 환자 그룹에서 유의미하게 낮게 나타났다. 이는 장기 치료 시 리튬의 적응 기전(예: 세로토닌 수용체 변화)이 프로락틴 억제를 유발할 수 있는 것을 의미한다. 즉, 리튬 치료는 양극성 장애 환자의 프로락틴 수치에 기간 의존적 변화를 유발하는데, 단기 치료 시 증가(고프로락틴혈증 위험)하고 장기 치료 시 감소(저프로락틴혈증 가능)하는 것으로 나타났다. 이 연구는 남성 환자만 포함(여성에서의 효과 불명확)하여 한계가 있으므로 좀 더 광범위한 연구가 필요한 것으로 보인다.
양극성 장애 치료에 사용되는 약물(항정신병 약물, 기분 안정제 등)이 고프로락틴혈증을 유발하는 위험을 평가하고, 이에 대한 임상적 관리 및 연구 현황에 대한 리뷰 논문(2015년)에서 양극성 장애 치료 시 항정신병 약물(특히 리스페리돈, 팔리페리돈, 전형적 항정신병 약물)은 고프로락틴혈증의 주요 원인이며, SSRI는 드물게 프로락틴 증가를 유발하나 임상적 중요도는 낮은 것으로 보고하였다. 임상에서는 프로락틴 수치와 관련 증상을 정기적으로 모니터링하고, 프로락틴 증가 위험이 낮은 약물(예: 아리피프라졸)을 우선 고려해야 하며, 고프로락틴혈증은 양극성 장애 환자의 치료 순응도와 삶의 질에 영향을 미치므로, 적극적인 관리가 필요하다고 보고하였다.
| Hyperprolactinemia and medications for bipolar disorder |
|---|
|
1. 고프로락틴혈증 유발 약물: 🔹 항정신병 약물: ⚙️ 전형적 항정신병 약물(예: 할로페리돌): - 강한 도파민 D2 수용체 차단으로 인해 프로락틴 수치가 크게 증가. 고프로락틴혈증 유발률이 높음(50~100%). ⚙️ 비전형적 항정신병 약물: - 리스페리돈, 팔리페리돈: 도파민 D2 수용체 차단 효과로 프로락틴 수치 증가(60~80% 환자에서 관찰). - 아미설프라이드: 프로락틴 증가 효과 강함. - 올란자핀, 클로자핀, 퀴에티아핀, 아리피프라졸: 프로락틴 증가가 적거나 없음(특히 아리피프라졸은 부분 도파민 작용제로 프로락틴 감소 가능). 🔹 기분 안정제: - 리튬: 단기 치료 시 프로락틴 증가 가능(Baştürk et al., 2001년), 장기 치료 시 감소 경향. 고프로락틴혈증 유발 위험 낮음. - 발프로산, 카르바마제핀, 라모트리진: 프로락틴 수치에 유의미한 영향 없음. 🔹 항우울제: - SSRI(예: 플루옥세틴, 서트랄린): 세로토닌 자극으로 프로락틴이 약간 증가할 수 있으나, 임상적으로 유의미한 고프로락틴혈증은 드물다(10~20% 미만). - TCA(삼환계 항우울제) 및 기타 항우울제: 프로락틴에 영향 미미. |
|
2. 임상적 증상:
• 고프로락틴혈증은 무월경, 유즙 분비(Galactorrhea), 성욕 감소, 불임, 골다공증(장기적으로) 등을 유발. • 여성 환자에서 월경 이상(무월경 4060%)과 유즙 분비(3050%)가 더 두드러짐. • 남성 환자에서는 발기부전, 성욕 감소가 주요 증상. • 양극성 장애 환자는 약물 복용 순응도 저하로 인해 고프로락틴혈증 증상이 치료 중단으로 이어질 수 있음. |
|
3. 관리 및 치료 전략: ⚙️ 약물 변경:고프로락틴혈증 유발 약물(예: 리스페리돈)을 아리피프라졸, 퀴에티아핀 등 프로락틴에 영향이 적은 약물로 전환. ⚙️ 도파민 작용제: - 카베르골린: 프로락틴 수치 정상화 및 증상 완화에 효과적, 부작용 적음. - 브로모크립틴: 효과적이지만 카베르골린 대비 기간별 복약 빈도 높고 부작용(메스꺼움, 저혈압) 많음. ⚙️ 모니터링: - 치료 시작 전 및 정기적으로 프로락틴 수치 측정. - 여성 환자의 경우 월경 패턴, 유즙 분비 확인. - 장기 고프로락틴혈증 시 골밀도 검사 권장. ⚙️ 비약물적 접근: 약물 유발 고프로락틴혈증의 경우 원인 약물 중단 고려(가능 시). |
|
4. 임상적 문제: - 고프로락틴혈증은 양극성 장애 치료에서 종종 간과됨. - 프로락틴 수치 모니터링이 표준화되지 않아, 증상이 늦게 발견되는 경우 많음. - 특히 리스페리돈 등 고위험 약물 사용 시 사전 평가 및 교육 부족. |
루라시돈 (Lurasidone)은 일반적으로 프로락틴 변화 위험이 낮은 비전형 항정신병 약물로 알려져 있지만, 급성 및 지속적인 고프로락틴혈증 사례도 있다.
즉, 16세 조현병 소녀에 루라시돈 투여 후 프로락틴 수치가 급격히 상승(최대 4240 mIU/L, 정상 범위 60-400 mIU/L)하는 지속적이고 심각한 고프로락틴혈증이 나타났다는 사례연구를 보고하였다. 증상은 월경 장애(무월경 또는 불규칙 월경), 유즙 분비(갈락토리아), 성기능 관련 증상(성욕 감소 등, 구체적 언급 제한적) 등이었다.
그 원인은 루라시돈의 도파민 D2 수용체 차단 효과가 프로락틴 분비를 자극한 것으로 추정되었으며, 루라시돈이 프로락틴 증가가 적은 것으로 알려져 있음에도 불구하고 이 사례의 경우에는 유전적 변이(예: 도파민 수용체 민감도)가 취약성을 높였을 가능성이 있는 것으로 보고하였다.
루라시돈의 낮은 프로락틴 위험에도 불구하고, 청소년기 특성(호르몬 민감도)이나 개인차로 심각한 부작용 발생 가능성이 있으므로 치료 시작 전 프로락틴 검사 및 정기 모니터링이 필요할 수 있다.
Kelley SR 등은 페닐알킬아민 계열 칼슘 채널 차단제인 베라파밀 (verapamil)이 인간에서 혈청 프로락틴(PRL) 수치를 약 2배 증가시키는 메커니즘을 규명하기 위한 연구를 진행하였다(1996년). 이들은 베라파밀이 프로락틴 분비를 억제하는 도파민(DA)의 작용을 감소시키는지 여부를 중점적으로 조사하였다.
베라파밀은 고혈압 치료 등에 널리 사용되지만, 일부 환자에서 고프로락틴혈증을 유발한다. 이는 프로락틴 분비 조절에 관여하는 도파민의 억제 효과가 약화될 수 있다는 가설에서 출발한다. 다른 칼슘 채널 차단제(예: 디히드로피리딘 계열)는 이러한 효과를 보이지 않아, 베라파밀의 특이적 작용을 탐구할 필요가 제기되었다.
메커니즘적으로 베라파밀은 하부시상에서 도파민 생성을 억제하여 프로락틴 억제 톤을 약화시킨다. 이는 N-타입 칼슘 채널 차단을 통해 도파민 뉴런의 칼슘 유입을 막아 발생할 가능성이 크다. 다른 칼슘 채널 차단제(디히드로피리딘, 벤조티아제핀 계열)가 영향을 주지 않는 점에서 베라파밀의 페닐알킬아민 구조가 핵심이다.
임상적으로 베라파밀 사용 환자에서 고프로락틴혈증(약 8.5% 발생률)이 관찰될 수 있으며, 이는 galactorrhea, 월경 불순, 테스토스테론 저하 등 증상을 유발할 수 있다. 약물 병력 확인과 프로락틴 모니터링이 중요하며, 필요 시 대체 약물 고려가 필요하다.
운동과 영양 관리 는 프로락틴을 직접 낮추는 것보다는,
▶ 도파민 경로 활성화,
▶ 스트레스 호르몬(코르티솔) 조절,
▶ 뇌하수체 기능 안정화.
를 통해 간접적으로 프로락틴 수치를 정상화하는 데 도움을 준다.
프로락틴은 스트레스 호르몬으로, 운동 중 또는 운동 후 일시적으로 증가할 수 있다. 고강도 운동은 프로락틴 분비를 촉진하며, 이는 신체의 스트레스 반응 및 에너지 대사 조절과 관련이 있다. 프로락틴의 증가는 운동 후 회복 과정과 생식 건강에 영향을 미칠 수 있다.
갑상선 축(thyroid axis: TRH → TSH → T4/T3)과 유즙자극호르몬(prolactin)은 인체에서 중요한 대사·면역·생리 조절 역할을 한다. 운동은 강력한 스트레스로 작용하며, 이러한 호르몬 계통에 유의미한 변화를 유도할 수 있다.
갑상선 호르몬과 프로락틴은 운동 중 에너지 대사, 체온 조절, 생리적 스트레스 반응에 중요한 역할을 한다. 과도한 운동은 이들 호르몬의 불균형을 초래해 피로, 회복 지연, 생식 기능 저하 등 부정적 영향을 미칠 수 있다. 특히 여성 운동선수에서 이러한 호르몬 변화는 월경 주기 장애와 관련될 수 있다.
또한, 운동은 갑상선 호르몬(thyroxine, T4와 triiodothyronine, T3)의 분비와 대사를 조절한다. 고강도 또는 장시간 운동은 일시적으로 갑상선 자극 호르몬(TSH)과 자유 T4(free T4) 수준을 변화시킬 수 있다. 만성적인 운동(특히 과도한 훈련)은 갑상선 기능 저하(hypothyroidism)와 유사한 상태를 유발할 수 있으며, 이는 에너지 균형과 관련이 있다. 운동으로 인한 갑상선 호르몬 변화는 운동 강도, 지속 시간, 개인의 체력 수준에 따라 다르다.
단기간의 고강도 운동(예: ≤ 20분 정도의 유산소성 graded exercise)은 TSH 상승을 유발할 수 있으며, 이때 총/유리 T4 역시 증가하지만, T3 (총/유리형)은 오히려 감소하는 경향을 보인다는 보고가 있다. 반면 전력성 피로 운동(maximal exhaustive exercise)에서는 TSH, fT4가 감소하고, 총T3는 증가하는 양상을 보인다는 보고도 있다. 장기적 혹은 반복된 저강도 운동 (예: 군사훈련 등 극한 스트레스 조건을 동반한 경우)에서는 안정 상태(휴식 시)에서 TSH, T4, T3 수치 전반의 감소가 관찰된다는 보고 도 있다. 전반적으로, 운동 강도·지속시간·피험자 상태 등에 따라 반응 양상이 달라, 일률적인 결론을 내리기 어렵다.
운동 직후에는 프로락틴 수치가 상승하는 경향이 있다. 그러나 안정 시(기저 상태) 프로락틴 수준에 대한 연구 결과는 일관되지 않다. 일부 연구에서는 휴식 시 프로락틴이 증가했다는 보고도 있고, 반대로 감소했다는 보고도 있다. 흥미롭게도 훈련 이후, 남성의 경우 아급성(submaximal) 운동에 대한 프로락틴 반응이 감소하는 반면, 최대 강도 운동에 대한 반응은 증폭된다는 연구도 있다. 또한 훈련한 집단에서는 외부 자극을 통해 뇌하수체를 유도했을 때(prolactin 촉발 검사) 더 강한 반응을 보인다는 보고도 있다.
갑상선 축과 프로락틴은 서로 독립적인 작용을 하면서도 조절 메커니즘 측면에서 연관성이 존재할 수 있다. 예컨대, 시상하부에서 TRH(Thyrotropin-Releasing Hormone)가 분비되면 이는 TSH와 함께 프로락틴 분비도 자극할 수 있다. 또한 에스트로겐은 갑상선 축과 프로락틴 모두를 자극하는 매개 인자로 작용할 수 있다. 따라서 생리주기, 성호르몬 상태 변화 등이 이 두 축의 반응에 영향을 줄 수 있다. 실제 한 연구에서, 지구성 장시간 운동 직후 TSH, fT4, fT3 뿐 아니라 프로락틴도 증가하였고, 이들 변화 간에 상관관계가 관찰되었다는 보고가 있다. 이로써 TRH의 증가는 두 축을 동시에 자극하는 공통 요인이 될 수 있다는 가설이 제시되었다.
프로락틴은 면역 조절 및 염증 반응 조절 기능을 일부 가지고 있으며, 운동 후 조직손상을 회복하는 과정, 면역세포 작용 조절 등에 기여할 수 있다. 갑상선 호르몬은 에너지 대사를 조절하고, 운동 중·후 에너지 공급 및 회복에 핵심적 역할을 한다. 예컨대 지방 산화, 간 글리코젠 분해, ATP 생성 관련 대사 경로의 활성화 등을 조절할 수 있다. 다만 프로락틴의 대사적 역할(예: 지방조직, 간세포에서의 작용)은 아직 운동 중 실제로 어느 정도 작용하는지는 명확하지 않다. 요약하면, 운동은 갑상선 축과 프로락틴 반응을 유도하고, 이들이 상호작용하면서 운동 적응, 회복, 면역 반응 조절 등에 관여할 가능성이 있다. 하지만 반응은 매우 복합적이며 피험자 특성, 훈련 상태, 운동 특성(강도·지속기간 등)에 따라 달라진다.
운동이 갑상선 축과 프로락틴에 미치는 영향은 운동 프로그램 설계와 운동선수의 건강 관리에 중요한 시사점을 제공한다. 적절한 운동 강도와 회복 시간을 조절하여 호르몬 균형을 유지하는 것이 중요하다.
| 🏃 고프로락틴혈증에 도움이 되는 운동 |
|---|
|
1. 중강도 유산소 운동 (주 3~5회, 30~40분/회) • 예: 빠른 걷기, 자전거 타기, 수영, 가벼운 조깅 - 효과: 스트레스 감소, 코르티솔 억제 → 도파민 분비 증가 → 프로락틴 억제 |
|
2. 요가, 명상, 스트레칭 • 예: 하타요가, 브레스 요가, 명상호흡(복식호흡) - 스트레스에 의한 시상하부–뇌하수체–부신(HPA) 축 과활성 억제 - 혈중 도파민 농도 안정화 → 프로락틴 저하 효과 |
|
3. 가벼운 근력운동 • 주 2~3회, 전신을 자극하는 정도 - 인슐린 감수성 개선 → PCOS 관련 고프로락틴혈증 개선 가능성 🚫 피해야 할 운동 • 과도한 고강도 운동 (무산소성, 과훈련): - 코르티솔·스트레스 호르몬 증가 → 프로락틴 상승 유발 가능. • 수면 부족 상태에서의 운동: 오히려 역효과. |
항정신병 약물(특히 도파민 수용체 차단제)은 치료 저항성 조현병(treatment-resistant schizophrenia) 환자에서 고프로락틴혈증을 유발하여 성기능 장애, 불임, 골다공증 등의 부작용을 초래할 수 있다. 비타민 B6(피리독신)는 도파민 합성을 촉진하고 프로락틴 분비를 억제할 가능성이 있어, 고프로락틴혈증의 보조 치료제로 주목받아왔다.
항정신병 약물로 유발된 고프로락틴혈증(hyperprolactinemia)을 치료하기 위해 고용량 비타민 B6의 안전성과 효능을 조사한 연구에서 비타민 B6 투여군은 대조군에 비해 혈청 프로락틴 수치가 유의미하게 감소했으며(평균 30% 감소), 정신분열증 증상은 비타민 B6 투여군에서 PANSS 점수가 약간 개선되었다. 또한, 고용량 비타민 B6는 대부분의 환자에게 안전했으며, 심각한 부작용(예: 신경독성, 간 독성)은 보고되지 않았다. 경미한 부작용(예: 메스꺼움, 두통)은 드물게 관찰되었다.
고용량 비타민 B6(하루 300-600mg)는 항정신병 약물로 유발된 고프로락틴혈증 치료에 안전하고 효과적인 보조 요법으로 나타났다. 비타민 B6는 도파민 활성을 증진시켜 프로락틴 분비를 억제하는 기전을 통해 효과를 발휘할 가능성이 있다. 추가적인 장기 연구와 여성 환자를 포함한 연구가 필요하며, 최적 용량과 치료 기간을 확립해야 할 필요가 있으며, 비타민 B6는 비용 효율적이고 접근성이 높은 치료 옵션으로, 임상에서 항정신병 약물의 부작용 관리에 유용할 수 있다.
고프로락틴혈증(hyperprolactinemia) 환자에서 비타민 B6(피리독신)의 프로락틴 저하 효과를 카베르골린(cabergoline)과 비교 평가한 연구에서 비타민 B6 그룹은 치료 전 평균 프로락틴 수치에서 52% 감소(통계적으로 유의미, p<0.001)하였으며 15명(75%)에서 프로락틴 저하가 관찰되었다. 카베르고린 그룹은 치료 전 대비 75%에서 프로락틴 저하(평균 감소율 더 높음, p<0.001)를 니티내어 카베르골린이 비타민 B6보다 프로락틴 억제 효과가 우수한 것으로 나타났다. 또한, 카베르골린 그룹에서 월경 주기 정상화가 더 빠르고 효과적이었으나, 비타민 B6 그룹도 상당한 개선(예: 무월경 환자의 60% 회복)을 보였다. 그리고 안전성에서 비타민 B6 그룹에서는 부작용이 없었으며, 카베르골린 그룹에서는 1명(5%)만 경미한 부작용(예: 메스꺼움)이 보고되어 비타민 B6의 안전성이 강조되었다.
카베르골린이 프로락틴 저하와 월경 주기 회복에서 더 효과적이지만, 비타민 B6는 저렴하고 안전한 대안으로 고프로락틴혈증의 보조 치료에 유용하며, 도파민 매개 기전을 통해 프로락틴 억제를 유발한다. PCOS나 불임 환자에서 비타민 B6를 우선 고려할 수 있으며, 추가 대규모 연구를 통해 장기 효과와 최적 용량을 확인할 필요가 있다.
아연은 호르몬 조절, 효소 기능, 면역 반응 등 다양한 생리적 과정에 필수적인 미량 영양소이다.
수유 중인 쥐에서 아연(zinc) 결핍이 혈장 프로락틴(prolactin) 수치에 미치는 영향을 조사한 연구에서 아연 결핍이 수유 중인 쥐에서 혈장 프로락틴 수치를 증가시키며, 이는 도파민 억제 경로의 장애 또는 유선 내 아연 의존적 효소 기능 저하와 관련이 있을 가능성을 제기하였다. 증가한 프로락틴 수치에도 불구하고, 아연 결핍은 유선 발달과 수유 기능을 손상시켜 새끼 성장에 부정적인 영향을 미치며, 이는 수유 중 아연 보충의 중요성이 강조되는 것으로, 인간의 수유 여성에서 아연 결핍이 유사한 내분비 및 수유 장애를 유발할 가능성을 시사한다.
마그네슘은 도파민 시스템에 영향을 미쳐 간접적으로 프로락틴 분비를 조절할 수 있다.
Mg²⁺는 스트레스 상황에서 도파민 방출을 억제하며, 이는 도파민 D2 수용체 차단으로 인한 프로락틴 증가를 완화할 수 있다. Mg²⁺가 항정신병약(예: 할로페리돌, 리스페리돈)과 병용 시 부작용(예: 추체외로 증상, 잠재적으로 고프로락틴혈증)을 줄이는 데 기여한다고 알려져 있으며, 이는 Mg²⁺가 신경전달물질 시스템(도파민, 세로토닌 등)을 안정화하고, 신경보호 효과를 통해 간접적으로 프로락틴 과다 분비를 억제할 수 있음을 시사한다. 임상적으로 Mg²⁺ 보충(≤400 mg/일)은 항정신병약의 부작용 완화와 조현병 증상 개선에 유익할 수 있으며, 이는 프로락틴 관련 부작용 감소에 도움이 될 수 있다.
메토클로프라미드로 고프로락틴혈증을 유도한 암컷 마우스를 대상으로 L. helveticus HY7801(프로바이오틱스) 또는 대조군(생리식염수)을 투여한 후 혈청 내 프로락틴, 에스트로겐, 프로게스테론, 테스토스테론, 염증성 사이토카인(IL-1β, IL-6, TNF-α) 수준을 측정하고, 행동 검사(예: 강제수영시험, 꼬리매달기시험)를 통해 PMS 관련 증상(불안, 우울)을 평가한 연구에서 L. helveticus HY7801 투여군에서 혈청 프로락틴과 에스트로겐 수치가 감소하고, 프로게스테론 수치가 증가하여 성호르몬 균형이 개선되는 것으로 나타났다. 또한, 염증성 사이토카인(IL-1β, IL-6, TNF-α) 수준이 유의미하게 감소하여 염증 반응이 억제되었으며, 프로바이오틱스 투여군은 불안 및 우울 행동(강제수영시험과 꼬리매달기시험에서 부동 시간 감소)이 개선되는 것으로 나타났다. 이는 프로바이오틱스가 장내 미생물군을 조절하여 뇌 신경전달물질(예: 세로토닌)과 관련된 경로를 활성화했을 가능성이 있다는 것을 의미한다.
| 🍎 고프로락틴혈증에 도움이 되는 영양소 및 음식 |
|---|
|
⚙️ 비타민 B6 (피리독신) • 주요 식품: 닭가슴살, 바나나, 감자, 해바라기씨, 달걀 • 작용 기전: 도파민 합성 촉진 → 프로락틴 억제 |
|
⚙️ 아연(Zn) • 주요 식품: 굴, 소고기, 호박씨, 렌틸콩 • 작용 기전: 도파민 활성화 및 뇌하수체 안정화 |
|
⚙️ 마그네슘(Mg) • 주요 식품: 시금치, 아몬드 • 작용 기전: 신경 안정, 스트레스 억제 |
|
⚙️ 비타민 E • 주요 식품: 아보카도, 아몬드, 올리브유 • 작용 기전: 항산화 작용, 내분비 균형 유지 |
|
⚙️ L-티로신 • 주요 식품: 두부, 생선, 견과류, 닭고기 • 작용 기전: 도파민 전구체 (tyrosine → dopamine) |
|
⚙️ 오메가-3 지방산 • 주요 식품: 연어, 정어리, 들기름 • 작용 기전: 염증 및 스트레스 억제, 호르몬 균형 유지 |
|
⚙️ 프로바이오틱스 • 장내 미생물과 호르몬·염증 조절 간의 연관성에 관한 동물연구에서 프로바이오틱스 투여군에서 혈청 프로락틴과 에스트로겐 수치가 감소하고, 프로게스테론 수치가 증가하여 성호르몬 균형이 개선됨(인간을 대상으로 한 추가 임상 연구가 필요함). • 작용 기전: - 프로바이오틱스가 장내 미생물군을 조절하여 뇌 신경전달물질(예: 세로토닌)과 관련된 경로를 활성화. - 프로바이오틱스가 호르몬 조절과 염증 반응 억제를 통해 고프로락틴혈증과 관련된 PMS 증상 완화. |
📚 References
Fabian Haidenberg-David, Jessica Sidauy-Adissi, Alberto Moscona-Nissan, Esbeydi Jonguitud-Zumaya, Montserrat Fugarolas-Morinelli, Florencia Martinez-Mendoza, Keiko Taniguchi-Ponciano, Daniel Marrero-Rodríguez, Moises Mercado, Overview of Hyperprolactinemia: General Approach and Reproductive Health Implications, Archives of Medical Research, Volume 55, Issue 8, 2024.
Thapa S, Bhusal K. Hyperprolactinemia. [Updated 2023 Jul 24]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-.
Ozery M, Wadhwa R. Bromocriptine. [Updated 2024 May 28]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-.
Jonathan Webster, Gabriella Piscitelli, Anna Polli, Carlo I. Ferrari, Ikram Ismail, and Maurice F. Scanlon. A Comparison of Cabergoline and Bromocriptine in the Treatment of Hyperprolactinemic Amenorrhea. Engl J Med 1994;331:904-909 VOL. 331 NO. 14.
Park YM. Serum Prolactin Levels in Patients with Major Depressive Disorder Receiving Selective Serotonin-Reuptake Inhibitor Monotherapy for 3 Months: A Prospective Study. Psychiatry Investig. 2017 May;14(3):368-371.
Kulshreshtha B, Pahuja I, Kothari D, Chawla I, Sharma N, Gupta S, Mittal A. Menstrual Cycle Abnormalities in Patients with Prolactinoma and Drug-induced Hyperprolactinemia. Indian J Endocrinol Metab. 2017 Jul-Aug;21(4):545-550.
M. VEKEMANS, P. DELVOYE, M. LHERMITE, C. ROBYN, Serum Prolactin Levels During the Menstrual Cycle, The Journal of Clinical Endocrinology & Metabolism, Volume 44, Issue 5, 1 May 1977, Pages 989–993.
Baştürk M, Karaaslan F, Esel E, Sofuoğlu S, Tutuş A, Yabanoğlu I. Effects of short and long-term lithium treatment on serum prolactin levels in patients with bipolar affective disorder. Prog Neuropsychopharmacol Biol Psychiatry. 2001 Feb;25(2):315-22.
Isabella Pacchiarotti, Andrea Murru, Georgios D. Kotzalidis, C. Mar Bonnin, Lorenzo Mazzarini, Francesc Colom, Eduard Vieta, Hyperprolactinemia and medications for bipolar disorder: Systematic review of a neglected issue in clinical practice, European Neuropsychopharmacology, Volume 25, Issue 8, 2015, Pages 1045-1059.
Gjessing Jensen K. Severe Hyperprolactinemia during Lurasidone Treatment in a 16-year Old Girl with Schizophrenia - A Case Report. Scand J Child Adolesc Psychiatr Psychol. 2022 Jul 3;10(1):87-88.
Nakamura M, Nagamine T. Impact of Lurasidone on Metabolic Parameters and Prolactin Levels Based on Differences of Psychiatric Diagnosis, Dosage, and Introducing Methods: An Observational Study.
Molitch, Mark E. Medication-Induced Hyperprolactinemia. Mayo Clinic Proceedings, Volume 80, Issue 8, 1050 - 1057. 2025.
Kelley SR, Kamal TJ, Molitch ME. Mechanism of verapamil calcium channel blockade-induced hyperprolactinemia. Am J Physiol. 1996 Jan;270(1 Pt 1):E96-100.
Hackney AC, Saeidi A. The thyroid axis, prolactin, and exercise in humans. Curr Opin Endocr Metab Res. 2019 Dec;9:45-50. doi: 10.1016/j.coemr.2019.06.012. Epub 2019 Jul 5.
Hackney AC, Davis HC, Lane AR. Exercise augments the nocturnal prolactin rise in exercise-trained men. Ther Adv Endocrinol Metab. 2015 Oct;6(5):217-22.
Jaanus Harro, Diva Eensoo, Silva Suvi, Saima Timpmann, Vahur Ööpik, Prolactin levels increased by physical exercise correlate with platelet monoamine oxidase activity: Evidence linking platelet MAO with serotonin release capacity, Neuroscience Letters, Volume 848, 2025.
Kim, H.-J.; Jeong, J.-W.; Kim, J.-Y.; Shim, J.-J.; Lee, J.-H. Lactobacillus helveticus HY7801 Improves Premenstrual Syndrome Symptoms by Regulating Sex Hormones and Inflammatory Cytokines in a Mouse Model of Metoclopramide-Induced Hyperprolactinemia. Nutrients 2024, 16, 3889.
Zhuo C, Xu Y, Wang H, Fang T, Chen J, Zhou C, Li Q, Liu J, Xu S, Yao C, Yang W, Yang A, Li B, Chen Y, Tian H, Lin C. Safety and Efficacy of High-Dose Vitamin B6 as an Adjunctive Treatment for Antipsychotic-Induced Hyperprolactinemia in Male Patients With Treatment-Resistant Schizophrenia. Front Psychiatry. 2021 Aug 26;12:681418.
Suha J Witwit et al. The Role of Vitamin B6 in Reducing Serum Prolactin in Comparison to Cabergoline. International Journal of Pharmaceutical Quality Assurance 2019; 10(1); 108-113.
Brandão Néto J, de Mendonça BB, Shuhama T, Marchini JS, Madureira G, Pimenta WP, Tornero MT. Zinc: an inhibitor of prolactin (PRL) secretion in humans. Horm Metab Res. 1989 Apr;21(4):203-6.
Winyoo Chowanadisai, Shannon L. Kelleher, and Bo Lo¨ nnerdal. Maternal Zinc Deficiency Raises Plasma Prolactin Levels in Lactating Rats. American Society for Nutritional Sciences. 2004.
Nechifor, M. Magnesium and Zinc in Schizophrenia. Biomedicines 2025, 13, 2249.